Revista Especializada. Suplemento de Salud sobre el Suicidio. El original en el PDF.
Resumen. El drama del suicidio se mantiene en silencio para contrarrestar el posible efecto de imitación, llamado “efecto Werther” que pueden ocasionar los medios de comunicación al ofrecer un tratamiento inadecuado del suicidio. La Organización Mundial de la Salud, desde el año 2013, señala el suicidio como un problema de Salud Pública que debe ser priorizado por los gobiernos de los países de todo el mundo y abordado en las políticas públicas para aumentar la conciencia general de que el suicidio es una cuestión de Salud Pública legítima. En el año 2000 esta misma organización publicó las primeras recomendaciones dirigidas a los profesionales de los medios de comunicación para abordar las informaciones sobre suicidios, de las que hay una actualización del año 2017. España formó parte del proyecto europeo Euregenas (European Regions Enforcing Actions Against Suicide) que también proporcionó una guía para los profesionales de los medios de comunicación. A pesar de profundizar sobre la importancia en la forma de comunicar, el uso por los periodistas de las recomendaciones de la OMS para la prevención del suicidio no se corresponde con el flagrante problema social que el suicidio produce en las víctimas. En este trabajo se busca aportar textos periodísticos que complementen los que ya existen y proporcionar material básico para realizar abordajes más completos, con el fin de facilitar la prevención del suicidio.
SUMARIO
INTRODUCCIÓN
Mitos que ocultan la realidad del suicidio
EL SUICIDIO ES LA CONTRADICCIÓN AL INSTINTO DE SUPERVIVENCIA
NADIE SE MATA, SI NO EXPERIMENTA QUE TIENE UN PROBLEMA
Herramientas de estimación
Factores de protección naturales y clínicos
QUÉ MUEVE DEL PENSAMIENTO A LA ACCIÓN
Adolescentes, Mayores, Neurodivergentes, Supervivientes
NECESITO AYUDA
Entrada en el sistema público de Salud Mental, en crisis profunda
Promoción de enfermedades y Sobrediagnóstico
¿El 90% de los suicidios están relacionados con un problema de salud mental?
Enfermedades mentales en Europa
LA VIDA NO TIENE PRECIO
DÓNDE, CÓMO
INTERVENIR CON RESPONSABILIDAD PUEDE SALVAR VIDAS
Testimonio de la Asociación de Prevención Holística Advaita Luz.
Propuesta Aplicada en Finlandia
Propuesta de Australia
Prevención desde Medios de Comunicación
TESTIMONIOS DE SUICIDIO
RECURSOS DISPONIBLES
PDF Suicidio TFG versión pliegos WordPress
PDF Suicidio TFG versión páginas WordPress
Trabajo completo con su Memoria presentado en Universidad de Valladolid para #PeriodismoResponsable

Introducción
Dialogar sobre el suicidio se hace difícil por la propia naturaleza del acto y la cantidad de mitos que tenemos asociados a esta conducta. Desde hace unos años se ha organizado un clamor para que se libere la magnitud y la letalidad que ocasiona esta terrible decisión. Han sido los familiares afectados por un suicidio y, alrededor de 20 asociaciones españolas, los más dedicados a la reivindicación del tratamiento y visibilidad de este problema de salud pública los que piden que sea el gobierno quien impulse un Plan de Prevención del Suicidio de ámbito nacional. Entre algunos objetivos señalados están: la sensibilización, la información, la detección precoz, la prevención del riesgo suicida y la organización de procesos asistenciales de las personas con riesgos suicidas; que también son considerados en la nueva Estrategia de Salud Mental.
Parte de la prevención primaria está en manos de los medios de comunicación, silenciar el suicidio tiene el efecto de que se oculte también su efecto global, responsabilidad a la que los profesionales desinformados siguen señalando como causante de inducir al suicidio por el efecto imitación. Hay que ver este problema desde distintas perspectivas para ayudar a entenderlo y capacitar a la población, con su sentido común informado, y lo más importante la capacidad de poder prevenirlo. Existe una historia de estigmatización que acompaña a la transmisión de casos de suicidio desde las profesiones implicadas que se basa en la ocultación del problema y ha pretendido una protección social que, sin embargo, no ha resultado efectiva tal y como se puede apreciar por las cifras anuales. Los medios de comunicación pueden convertirse en un valioso aliado en la mencionada prevención del suicidio, si enfocan bien la noticia y siguen las sugerencias de los expertos sobre cómo difundirlas.
La Organización Mundial de la Salud es contundente sobre la mortalidad anual del suicidio, por esta causa se quitan la vida cerca de 800 mil personas cada año y se estima que cada año hay de diez a veinte millones de intentos de suicidio. En España desde 2013 las muertes por suicidio doblan a las producidas en accidentes de tráfico y son 75 veces más altas que las originadas por violencia de género.
Los profesionales siguen teniendo problemas para indicar el suicidio como causa de fallecimiento; algunos seguros de vida descartan el suicidio dentro de las causas de muerte que son indemnizadas; también se puede no indicar esta causa de muerte por la estigmatización social que arrastra el suicidio. En cualquier caso, si no se dispone de cifras reales, no se puede valorar correctamente el problema, ni aplicar soluciones. En ámbitos sanitarios y farmacológicos se utiliza la depresión como un eufemismo del suicidio, esta práctica es una forma de perpetuar el tabú que supone este problema de Salud Pública, el filósofo alemán Karl Jaspers lo resumió en una frase “ El suicidio no es a la depresión lo que la fiebre a la infección”.
El número de muertes por suicidio que figura en el Instituto Nacional de Estadística (en adelante INE) no coincide con los de los Institutos de Medicina Legal, un estudio en 16 provincias de España realizado por el Instituto de Medicina Legal de Sevilla, encontró que únicamente en el año 2007, un total de 563 suicidios no se habían registrado (Ansede, Manuel; Clemente, Yolanda; El País 2017). El número real se desconoce porque hay suicidios que no constan como tales, y que para evitar el estigma figuran como muertes naturales.
«Nuestra sociedad occidental contemporánea, a pesar de su progreso material, intelectual y político, ayuda cada vez menos a la salud mental y tiende a socavar la seguridad interior, la felicidad, la razón y la capacidad para el amor del individuo; tiende a convertirlo en un autómata que paga su frustración como ser humano con trastornos mentales crecientes y una desesperación que se oculta bajo un frenético afán de trabajo y supuestos placeres.»
Aldoux Huxley Nueva visita a un mundo feliz (1958).
Los mitos ocultan la realidad del suicidio.
Cuando las informaciones son débiles, las fabulaciones son irresistibles. Almacenamos creencias equivocadas respecto a la muerte por suicidio porque no disponemos de suficiente información para argumentar nuestro criterio. Son elementos defensivos de la colectividad ante la conducta suicida. En la prevención del suicidio se deben conocer estos relatos ficticios-tradicionales para cambiar la forma en la que nos aproximamos a este dramático fenómeno. El suicidio es un problema real que se oculta mediante los mitos, bastante generalizados en la población sanitaria; las explicaciones simplificadas con el objeto de evitar la imitación; la ignorancia de no saber como actuar; las políticas astutas que señalan la culpa caprichosa y egoísta del individuo; la recurrencia en los medios de comunicación a señalar las causas de la decisión autolítica en posibles trastornos mentales que afectan a la persona; el miedo a la responsabilidad legal al que pueden ser sometidos los médicos.
- El mito de la imitación dice: hablarle a alguien del suicidio puede provocar que lo haga. La realidad es que hablar del suicidio de forma responsable disminuye la probabilidad de aparición de estas conductas. Daña más el sensacionalismo de dar los datos pormenorizados de un suicidio, sin relacionarlos con la influencia de otros problemas.
- La simplificación del mito afirma: la persona con conducta suicida quiere morir. La realidad es que la mayoría de las veces la persona con conducta suicida lo que desea es acabar con los problemas para los que no ve solución. Quiere principalmente dejar de sufrir.
- El mito afectado de angustia dice: el suicidio no es prevenible, siempre habrá personas que mueran por esta causa. La realidad es que conseguir 0 suicidios es una utopía, pero el suicidio es una conducta predecible, son muchas las actuaciones que se pueden llevar a cabo en materia de prevención para maximizar el número de personas rescatadas.
- El mito del ignorante dice: las personas que se van a suicidar no lo dicen. La realidad es que muchas personas que se suicidan acuden a profesionales de la salud en el periodo anterior a hacerlo. Son varias las señales que pueden ayudar a detectarlo. Algunas personas lo verbalizan directamente.
- El mito del ignorante dice: el suicidio no es predecible. La realidad enseña que un suicidio no es siempre impulsivo, sino que es parte de un largo proceso personal que puede ser detectado por múltiples signos y señales. Muchos suicidios son prevenibles.
- La simplificación del mito dice: el suicidio es de cobardes, o de valientes. La realidad es que el suicidio es el fruto de la interacción de muchas variables y no tiene nada que ver ni con la cobardía, ni con la valentía. Pedir ayuda cuando reconoces que tienes ideas suicidas, sí es de valientes y una medida inteligente.
- El mito de la solución farmacéutica dice: el suicidio es fruto de un desequilibrio bioquímico. La realidad es que el suicidio es un problema multicausal y complejo. En consecuencia, su abordaje debe realizarse desde una orientación biopsicosocial y su tratamiento no se puede supeditar a los intereses de la industria farmacéutica.
- El mito de la imitación dice: el suicidio se hereda y, por lo tanto, no es evitable. La realidad es que el suicidio es una causa de muerte evitable. No está confirmado que sea hereditario ni que esté necesariamente determinado. Es necesario establecer planes integrales para su prevención.
- El mito de que el destino es una fuerza irremediable dice: los suicidas jamás dejan de serlo. La realidad es que las personas que emiten conductas suicidas pueden conseguir aprender a afrontar sus crisis con sus recursos y renunciar a hacerlo. No existen “suicidas” sino crisis momentáneas que pueden repetirse, existe la posibilidad de partir el círculo vicioso. Nunca se debe generalizar.
- Con las excusas el mito dice: el suicidio es un problema de otros. En realidad el suicidio puede afectarnos a todos, tanto indirecta como directamente. Aparece en todo tipo de personas. Además es un problema social de primer orden que tiene consecuencias para la colectividad en su conjunto.
- La ilusión participa en el mito que dice: el suicidio es liberador. En realidad el suicidio es una elección permanente para problemas temporales. Por el suicidio se arranca la vida y con la muerte ni se resuelven, ni desaparecen los problemas. Los familiares y amigos que han perdido a alguien por esta causa cargan su vida con culpas que se podrían evitar
- La ignorancia crea un mito para las víctimas: el suicida piensa que su familia va a estar mejor sin él, y la realidad es que los familiares y amigos del suicida no se recuperan íntegramente del impacto que significó el suicidio de su familiar o amigo.
- Quien se esfuerza en sus compromisos tiende al mito de que: el suicidio es una decisión absurda, cobarde y loca, que se toma de manera impulsiva. La realidad es que a la conducta suicida contribuyen distintos factores, la ambivalencia que producen los pensamientos suicidas normalmente lleva a un proceso de escalada en la decisión, en la que la persona sí busca otros posibles recursos.
- Es un mito pensar que: los medios de comunicación no pueden contribuir a la prevención del suicidio. La realidad es que los medios de comunicación tienen un gran impacto en múltiples facetas de la vida. Influyen en la forma de vestirnos, en lo que compramos, en lo que empleamos el tiempo libre y también nos afectan en los temas que nos hacen pensar y en los conceptos a partir de los que valoramos el mundo. Son determinantes en los asuntos de los que carecemos de experiencia directa.
«Nadie muere por hablar del suicidio. Lo que mata es el silencio» Cecilia Borrás
QUÉ. El suicidio es la contradicción al instinto de supervivencia.
El investigador Jorge Ordoñez hace un resumen para este trabajo: “La conducta suicida es un fenómeno multifactorial fruto de la combinación de variables de diferente naturaleza e influencia temporal, cuya predicción es especialmente compleja. Las personas tratan su sufrimiento según su filogenia, ontogenia (vivencias distintas que dependen de numerosos aspectos), la interacción con su contexto y las expectativas” (Ordoñez, 2019). Estas características facilitan la comprensión de una de sus definiciones clave: “el suicidio es multifactorial, en consecuencia debe ser tratado y prevenido desde distintos ángulos con carácter multidisciplinar”.
La conducta suicida abarca un amplio espectro que va desde la ideación suicida hasta su consumación. No todos los actos suicidas corresponden a una alteración psicopatológica y no todos los actos suicidas persiguen la muerte como fin, sino que puede haber otros objetivos que van desde la autolesión, hasta la obtención de algún beneficio secundario o la búsqueda de comunicación con otros mediante una conducta de `llamada de atención´. El suicidio puede ser desencadenado por un motivo puntual, pero ese motivo no suele ser la única causa, sino más bien la gota que colma el vaso.
Es el proceso continuo al que llega una persona que se encuentra mal adaptada a su entorno, ya sea como unidad o como porción social. Desde la infancia a la senectud se desencadenan para todos retos trascendentes que desafían la tranquilidad vital: perspectiva o incertidumbre ante el futuro, adolescencia, malestar emocional por no tener suficientes capacidades emocionales-sociales para moverse en entornos de compañeros y jefes, severidad ante ideas y situaciones, dolor crónico, catástrofe de salud o financiera, negación de procesos vitales. Dijo Alexander Lowen (1987) que “en algunas circunstancias el suicidio tiene sentido, o al menos lo tuvo para quien cometió esa acción” que podrían ser el narcisismo o la negación de nuestro verdadero ser.
Una deficiente adaptación a la contrariedad va conformando nuestra personal visión del suicidio. Hacemos comentarios poco significativos de nuestra apreciación del suicidio, porque sigue siendo un tema tabú y el origen de fuertes emociones; sin embargo lo preservamos como última salida a situaciones que sospechamos irreversibles. Es un procedimiento que no permite rectificar y no hay certeza de que sea la mejor solución. La mayoría (de las víctimas que sobrevivieron al suicidio) niegan que haya razones convincentes para suicidarse.
En “Etnografías del suicidio” de la investigadora Ana Lorena Campo Aráuz el suicidio “es un generador de culpa y vergüenza, por que está en la categoría de delitos contra la propia vida; ha mudado en el tiempo del tratamiento religioso-espiritual al tratamiento médico y el suicida ha cambiado su apodo de pecador a enfermo. No es importante solo conocerlo, sino que las personas buscan entenderlo, solo quieren saber del suicidio si quien lo aborda puede darles una explicación o alivio adicional. Con el suicidio la calma habitual se transforma y el pueblo se alborota. Es un suceso que aparece fuera de tiempo, de forma inesperada, abrupta, violenta, suele ser ignorada en los rituales tradicionales y en los periódicos, a modo de castigo, no escriben sobre ello para silenciarlo. En las interpretaciones en salud mental los escritos de Karl Menninger lo señalan como una temática incómoda, tabú, incluso entre los científicos. Para la diversidad cultural de Suramérica el diagnóstico y prevención de los manuales europeos resulta lejano e incompleto” (Campo Aráuz, 2017).
PORQUÉ. Nadie se mata, si no experimenta que tiene un problema.
“Las explicaciones más difundidas sobre la problemática del suicidio no son generadas por los allegados, o, por el propio suicida. Suelen ser discursos explicativos y normativos de lo que ha ocurrido por parte de algún representante de la administración, son más activos si es necesario hacer una etapa de reajuste en el ámbito público, no narran en su comunicación la secuencialidad de las fases, sino solo el drama que les afecta. Las personas que tienen satisfacción con su vida no pueden originarse si no tienen educación y ayuda de diferentes departamentos del estado para conciliar sus espacios personales” (Campo Aráuz, 2017).
“Eventos traumáticos como abuso sexual, maltrato infantil, exposición a combate, acoso, pueden desencadenar una situación donde nazca la ideación suicida. A pesar de ello, no son determinantes, ni debemos excluir cualquier otra situación que origine malestar psicológico. Cualquier persona ante cualquier experiencia vital negativa, podría verse envuelto en una situación caracterizada por el malestar psicológico con presencia de ideación suicida” (Ordoñez, 2019).
La persona que intenta suicidarse, está tratando de alejarse de una situación que le parece imposible de manejar, algunas razones pueden ser: que se sienta avergonzado, culpable o una carga para los demás; que sea víctima de alguna injusticia; que sienta rechazo, pérdida o soledad; que haya sido un agresor y haya matado a la víctima; que quiera dejar de sufrir por una situación o un síntoma de enfermedad.
Los procesos de significación y reasignación sobre esta causa de muerte, que recoge en su investigación la antropóloga Lorena Campo, suponen atravesar por las experiencias dramáticas del suicida. “Son personas que tienen dificultad para comunicarse y lo hacen de forma no-verbal con la muerte. Suelen ser personas sensibles, que llevan sus problemas con fortaleza y resiliencia, pero que se van hundiendo. Pueden querer denunciar circunstancias asignadas por la sociedad: pobreza, precariedad, estigmatización, etc. o quieren acabar con problemas que les producen una presión insoportable: del pasado, del presente, profesionales, sociales o familiares. Pueden ser personas orgullosas, animosas, reivindicadoras que hacen una señal al mundo para que mejore o para perseguir y hundir a quien antes le hundió a él” (Campo Aráuz, 2017).
Herramientas de estimación
Los investigadores han definido una serie de predictores como señales de peligro reconocibles en una persona con comportamiento suicida. La exploración de factores de riesgo y factores protectores se utiliza para evaluar el riesgo suicida.
Los PREDICTORES son comportamientos de la persona que pueden ser detectados para prevenir un suicidio. El comportamiento autoagresivo; expresar amenazas suicidas a amigos, familiares o personal de salud; la obsesión con la muerte o pensamientos recurrentes en torno a ella. Presentar sentimientos de desesperanza o desilusión frecuentes, deseos de muerte o fantasías de autodestrucción, poco interés hacia el trabajo; frecuente depreciación hacia uno mismo; pérdida o ausencia de amigos; pérdidas recientes o importantes: afectivas o de estatus; pérdida de la ilusión por el futuro; cambio brusco en los hábitos de comer y dormir; miedo a la separación; cambios súbitos en el estado de ánimo; sentimientos de culpa y temor a perder el control emocional; autoaislamiento ante agresiones frecuentes del entorno social, que puede concretarse en abuso de alcohol; repartir objetos muy queridos; hacer testamentos o cartas de despedida. Problemas sentimentales y dificultades en la comunicación de adolescentes.
Los FACTORES DE RIESGO hacen a las personas más vulnerables a las ideas suicidas, quienes los tienen necesitan mayor atención para superarlos y adquirir habilidades para su autoprotección. La mayoría de las personas que tienen los factores de riesgo de suicidio no se quitan la vida. Presencia de ansiedad e insomnio; sentimientos de culpa y desesperanza; antecedentes familiares de suicidio o de intentos; personas que han sobrevivido al intento suicida. personas que han llamado la atención por anunciar o amenazar con el suicidio; persona sin apoyo social y familiar.
La obras de Zygmunt Bauman, premio Príncipe de Asturias de Comunicación y Humanidades en 2010, sociólogo y filósofo; han definido a nuestra sociedad como a su libro “La vida líquida” (1999). Afirma que vivimos una existencia sin rumbo determinado, pues “al perder la solidez que antes manteníamos ante ciertos conceptos de la vida, ésta se licua y, con ello, nuestras vidas se precipitan en la precariedad y la incertidumbre” “-también dice- que la sociedad de consumo justifica su existencia con la promesa de satisfacer los deseos humanos materiales, aunque esta promesa de satisfacción lleva consigo la permanente insatisfacción, y la no satisfacción es el motor de la economía”.
Factores de protección de carácter natural y clínicos
Todos los factores protectores tienen base en la esperanza, pertenencia, significado y propósito: necesidades humanas universales. Abarcan desde tener relaciones positivas, hacer ejercicio o descubrir la espiritualidad. Algunos conocimientos indígenas se basan en la interacción entre sí de los cuatro y en cómo equilibran la vida. En el pasado la religión aportaba protección a la vida, hoy se ha dejado de lado su practica porque se ha devaluado la espiritualidad a favor de la materia. Desde la ciencia antropológica la religiosidad es producto del sentido de trascendencia, concepto que hoy en día nos cuesta expresar y está intrínsecamente unido la naturaleza humana. La religiosidad es un factor de salud física y psicológica mostrado en evidencias que la relacionan con diferentes fortalezas psicológicas, que promueven de forma especial el perdón, la gratitud, la espiritualidad, la justicia, la esperanza, la humanidad y el fortalecimiento de relaciones interpersonales (Urchaga-Litago et al., 2019). Sería un buen trabajo poder adaptar sus anticuados conceptos a nuestro siglo XXI y encontrar relación entre la Fe cristiana y la gran confianza que necesitamos para mantenernos en la perplejidad de nuestra sociedad.
ESPERANZA. Una visión más amplia de nuestra vida nos da razones para vivir, la esperanza nos permite mantener la ilusión para realizar nuestros propósitos y nuestro futuro. Las circunstancias no permanecen para siempre y la flexibilidad nos permite irnos adaptando y descubrir nuevas oportunidades. No estamos solos en el viaje de nuestra vida, pues vivimos en comunidad.
PERTENENCIA (VÍNCULOS). Pertenecer es conectividad: relaciones con la familia, la comunidad y la naturaleza. El sentido de pertenencia es un sentido de conexión e identificación con los demás, también puede ayudar a cambiar nuestra perspectiva cuando enfrentamos dificultades. El sentido de pertenencia nos recuerda que «no estamos solos».
SENTIDO Y SIGNIFICADO EN NUESTRA VIDA. El sentido, como el propósito, nos recuerda que vale la pena vivir nuestras vidas, pase lo que pase, porque la vida no se trata solo de las rutinas cotidianas, sino de algo con más largo recorrido. Podemos encontrar sentido y eso nos puede dar la motivación para prosperar independientemente de cuáles sean nuestras circunstancias.
SENTIDO AL SUFRIMIENTO CRÓNICO. Es complicado festejar la vida si la realidad adversa es crónica. El sufrimiento dotado de sentido apunta siempre más allá de uno mismo; un sufrimiento inevitable con plenitud de sentido es un sacrificio, que manifiesta un ejemplo para otros, el valor del crecimiento y el valor de la madurez; estos 3 sentimientos pueden ayudar a superar el sentimiento de inutilidad del sufrimiento. “Cada sujeto es agente de su bienestar, aceptar lo irreversible y construir nuestra vida sobre ello ayuda a equilibrar la incertidumbre con alcanzar pequeñas metas. La sanación siempre lleva consigo una transformación emocional y de actitud; usemos todo lo que tenemos para curarnos”(Alejandro Rocamora; Cuando nada tiene sentido).
PROPÓSITO. Cuando tenemos un propósito en nuestras vidas, tenemos una razón para vivir. Las razones para vivir nos dan resistencia frente a los desafíos, porque nos brindan una visión más amplia de nuestra existencia, con perspectiva.
Los FACTORES DE PROTECCIÓN CLÍNICOS son los recomendados para añadir, cuando haya factores de riesgo. Requieren de un abordaje global, coordinado, multidimensional y multidisciplinario. Disponer de tratamiento adecuado e integral para la adaptación a situaciones y problemas vitales; disponer de apoyo social y familiar adecuado; formarse en habilidades de resolución de conflictos o problemas y en habilidades para las relaciones sociales e interpersonales; trabajar la flexibilidad cognitiva y tolerancia a la frustración; poseer creencias y practicar religión, espiritualidad o valores positivos; estar integrado socialmente; tener hijos, sobre todo en mujeres (Sacyl, 2018).
QUIÉN. Qué mueve del pensamiento a la acción.
La conducta suicida lleva siglos conviviendo con la humanidad, se ha reproducido a pesar del silencio generalizado con el que se han intentado mantener sus contextos, en el límite de la moral, la legalidad y la salud integral. Ocultado detrás de los mitos, las explicaciones simplificadas, la astucia, el miedo y los desequilibrios del comportamiento. El suicidio provoca un sentimiento de rechazo: pecado, reacción patológica, que es producto de reflexiones contaminadas por el tabú. Se pueden comprender las razones de los suicidas, aunque no se compartan.
El intelecto es extraordinario, pero en ocasiones no halla recursos para escabullirse de una emboscada. De niño no se tiene el conocimiento que se adquiere con la senectud. La asociación de investigación del suicidio RedAIPIS desvela una clave: “Nuestra propia ignorancia en la cuestión alimentaba el hecho de no sentirnos en la necesidad de conocer y formarnos en la materia” dejar el suicidio dentro de un armario no ha solucionado nada.
“Durante la vida del ser humano no escasean los traumas y algunas personas no consiguen superarlos. Las que acaban con estrés postraumático se quedan ancladas en los sucesos del pasado. Ya no logran disfrutar de la vida, amar, trabajar. Por el contrario, otros transforman su desgracia en una experiencia. Se convierten en escritores, psicólogos, educadores o filósofos; y le dan sentido a lo que han vivido. Lo comparten y ayudan a otros” dice en una entrevista el destacado experto en resiliencia Boris Cyrulnik. Del libro de este mismo autor Cuando un niño se da «muerte», amplía las declaraciones: “Desde que las investigaciones integran los datos, se admite que múltiples causas ejercen su presión en cada etapa del desarrollo, hasta el momento en que un acontecimiento precipitante empuja al acto” (Cyrulnik, 2014).
Pautas cognitivas erróneas y procesos de resolución de problemas primitivos dirigen al pensamiento extremo, absolutista, categórico, irreversible y sin matices. Las ideas de suicidio aparecen como expresión dominante ante problemas y situaciones insufribles e irresolubles. Este siglo de grandes innovaciones tecnológicas está marcado por el incremento de importantes elementos desestabilizadores de la vida personal: la desestructuración de las familias, las personalidades impulsivas y con baja tolerancia al fracaso, la recurrencia a respuestas cargadas de agresividad, el problema del joven que no sabe como salir del acoso-social y no está arraigado a la vida, la renuncia a ciertos valores para lograr adaptación y éxito. El desconocimiento y las faltas de empatía para reconocer las problemáticas, puede conllevar la obtención del efecto contrario al que se busca, al realizar intervenciones de ayuda confundidas que empeoren la situación.
Se hiela la sangre al escuchar los testimonios de personas que han intentado suicidarse, con la cerrazón de no querer permanecer en la vida. Quien lo piensa no lo hace por frivolidad, tiene algún obstáculo que le lleva a recurrir intermitentemente a ese deseo. La compleja sociedad que nos envuelve se convierte en facilitadora del suicidio o suicidógena. El psiquiatra Alejandro Rocamora en su libro “Cuando nada tiene sentido” define a la sociedad occidental con características de “esclavitud hacia las modas, apatía, pasividad y manifiesta competencia; promotora del narcisismo individual y grupal, apasionada por el relativo bienestar que proporciona la `tecnolatría´, la búsqueda de la seguridad y la evitación del sufrimiento. Sentir vacío existencial deriva hacia la “triada neurótica de masas” (depresión, adicción, agresión) que intentamos narcotizar con un ritmo acelerado u otras sustancias” (Rocamora, 2017).
Prevenir significa adelantarse, de ahí la recomendación de los psicólogos de educar a los hijos imponiéndoles límites. Una dosis apropiada de frustración contribuye al desarrollo del autocontrol, el sentido del esfuerzo y la autorregulación emocional (Joaquín Mateu-Mollá).
Si la persona abraza la indefensión aprendida aparece la suicidabilidad pasiva (conducta que puede perjudicar gravemente a quien la realiza) caracterizada por el riesgo, toxicomanía, incumplimiento de indicaciones médicas, renuncias a la alimentación (frecuentes en adultos mayores) y otras practicas autolíticas. Un primer problema que resolver es detectar la conducta suicida, ya que no todos los afectados hablan de ello espontáneamente. Según el psiquiatra Hyman hay 4 tipos de afectados, los que tienen una ideación clara, los que admiten las ideas suicidas cuando se les pregunta, los que tienen un comportamiento suicida y lo niegan al preguntarles y los que acuden a consultas tras un acto suicida frustrado.
Adolescentes
En la adolescencia tiene una gran importancia la imitación de costumbres, el aspecto físico, vestido, peinado, y el uso de artículos de consumo. Las empresas de publicidad lo conocen y lo emplean en sus estrategias comerciales. Los acontecimientos que más se asocian a un intento de suicidio en jóvenes son los problemas de relación con los semejantes, los problemas disciplinarios en la escuela, el fracaso escolar y los problemas legales.
Personas Mayores
El colectivo de personas de más de 65 años es uno de los que mayores tasas de suicidio registra. Soledad, enfermedad crónica/grave, pobreza, malnutrición (puede afectar al 21 % de los mayores de 65 años), constituyen para muchos un entorno social habitual.
Personas Neurodivergentes
Las personas involucradas en los suicidios abordan una situación de sufrimiento, que no se inicia con su nacimiento, sino en la sucesión de las experiencias vitales. En la película de Joker (2019), expresan dos frases significativas de las personas que sufren un tormento: “No imagino que mi muerte me traiga más dolor que mi vida”. “No me quiero sentir tan mal”. Este sufrimiento muchas veces aparece por procesos de mala adaptación y conduce a las personas a la red de Salud Mental.
Los Supervivientes. Relatos y socialización del drama
Los familiares y amigos suelen derivar la administración de su dolor en manos de expertos, no obtienen una relación entre los distintos relatos de muerte por suicidio. Son quienes realmente cargan con los juicios y prejuicios sociales, por sobrevivir al que se va; a los suicidas les encuentran dentro de sus casas los familiares; los suicidas pasan a ser sospechosos porque hay unas normas de convivencia y el suicidio nunca es un buen ejemplo. Necesitan construir explicaciones de la muerte por suicidio, aunque no atiendan a la integridad del sujeto: normalmente existía crisis anterior al acto, es como una acumulación de experiencias “al límite”. Si advierten ruptura con el orden no se cuenta, es un tabú porque morir (morir antes de tiempo por suicidio, aun menos) no se considera parte de la vida.
La pérdida está siempre presente entre los amigos y familiares, de alguna manera el fallecido está presente en el inconsciente familiar. El proceso de la vivencia suicida en los supervivientes recorre desde la negación de la muerte, a la tristeza, la culpa, el perdón hacia el difunto y hacia uno mismo. Es un recorrido duro y largo, que deja huella en todos los miembros de la familia.
La antropóloga Lorena Campo recoge en su investigación que “el consuelo, en el caso de ruptura con las creencias y representaciones que dan sentido a la vida en comunidad, es muy complicado. Para evitar imprudencias se evita hablar mucho, pero esto añade limitaciones para completar el ritual funerario y los suicidas permanecen entre nosotros”. “Es necesario construir otros significados en el contexto del acto suicida que ayude a los supervivientes; y también a médicos cuidadores, que se pueden ver muy afectados y necesitar terapia para superarlo. Algunos escenarios vinculados al arte ayudan a través de rituales a resignificar el camino del drama y el dolor (Campo Aráuz, 2017).
“Se mata quien vive en la desesperanza, que no es ni maldad ni pecado, sino quizás el más grande de los sufrimientos” Stengel
“El suicida está muerto desde antes de intentar quitarse la vida” Fromm
“El suicidio siempre se avisa, de alguna u otra manera” Grauman
“Un suicida no quiere realmente morirse, lo que busca es dejar de vivir con sufrimiento y sin un sentido existencial” Dado
CUÁNDO. Necesito ayuda
Entrada en el sistema público de Salud Mental, en crisis profunda.
Los servicios sanitarios en los distintos niveles asistenciales: Atención Primaria, Atención Especializada, Emergencias,… son los delegados para realizar las posibles intervenciones en salud, son los poseedores y coordinadores de toda la información médica y extramédica (familiar, laboral, etc.) de los pacientes.
Se ha insistido mucho en el tratamiento del paciente suicida, por un equipo multidisciplinario que conste de médico psiquiatra, psicólogo, personal de enfermería, asistente social y médicos de otras especialidades. Ampliar el equipo de enfermería mejora la atención en el proceso de acogimiento y reparación de la persona con ideas suicidas.
En ellos es muy necesario establecer formación para la detección de la conducta suicida, de forma generalizada, para disminuir el estigma de este segmento de la población que atiende a las personas con problemas de esta conducta. Su falta de preparación les lleva a descontrolar sus sentimientos negativos durante la rutina de las atenciones, donde es posible que escuchen mentiras y exageraciones, por parte de pacientes con los diagnósticos más graves.
En el siglo XIX se empezó a considerar a los suicidas como enfermos mentales o locos, y se permitió el uso de la psiquiatría como un recurso político más que como un remedio médico.
Consideración que ha llegado como un mito hasta nuestros días, por la dificultad que tiene restituir a una persona el amor y respeto hacia su vida. Tener ideas suicidas no constituye necesariamente tener un trastorno psiquiátrico. En nuestros días hay personas, colectivos y artistas que hacen visible el mensaje de que la sociedad nos enferma y desde ella se debe administrar la prevención.
Se medicaliza en exceso por no disponer de suficientes terapias de atención psicológica en el sistema de salud público y la persona no ve que su vida mejore porque se halla en un estado casi vegetativo por la medicación. Nadie debería verse obligado a tomar medicamentos u otros tratamientos psiquiátricos que provocan sufrimiento y comprometen la salud de los afectados. Las órdenes de tratamiento involuntario deben levantarse y no deben cambiarse por otras nuevas, como exige el derecho internacional.
Algunas personas han abogado por el retorno al antiguo concepto de enfermedad nerviosa y declinar el concepto de trastorno mental. Edward Shorter, profesor de psiquiatría y de Historia de la Medicina, dice: “Alrededor de la mitad de afectados en su salud mental están deprimidos, al menos ese es el diagnóstico que obtuvieron cuando se les puso en tratamiento con antidepresivos…Van a trabajar pero son infelices; están incómodos; están algo ansiosos; cansados; sienten dolores físicos y tienden a obsesionarse. Hay un término para lo que tienen, y es un buen término anticuado que ya no se usa. Tienen nervios o una enfermedad nerviosa, un trastorno de todo el cuerpo. Los pacientes nerviosos de antaño son los depresivos de hoy. Hay una enfermedad más profunda que impulsa la depresión y los síntomas del estado de ánimo; podemos llamar a esta enfermedad con un nuevo neologismo, pero necesitamos sacar la discusión de la depresión y de este trastorno más profundo en el cerebro y el cuerpo” Edward Shorter (2013) Cómo todos se deprimieron: el auge y la caída del ataque de nervios.
El Psiquiatra Dr. José J. Mendoza Velásquez confiesa la relación estigmatizante que adquiere el sujeto-paciente ante el común profesional; el enfermo mental crónico ha muerto socialmente desde un punto de vista antropológico. Esta afirmación se puede consultar en el libro La muerte social del enfermo mental crónico: un enfoque socio antropológico (Simón Torres-O, Félix Álvarez). En contraposición abordar al individuo en una visión basada en la teoría ecológica de Bronfenbrenner, en la que se define un sistema basado en el desarrollo de los individuos a través de los diferentes ambientes en los que se mueve y que influyen consecuentemente en sus cambios y desarrollo cognitivo, moral y social, puede darnos una aproximación mayor.
Esta humillación a los pacientes, albergada a menudo por los profesionales de la salud mental, constituye un estigma y rémora para manifestar las pesadumbres y acudir a los servicios de Salud Mental. Los tratamientos de contención química y mecánica administrados por los insuficientes recursos de la salud pública a pacientes en situación de crisis, constituyen un reguero de testimonios de malestar y lucha activista en las redes sociales de internet.
Según un reciente Manual Terapéutico que aborda las patologías más frecuentes de la clínica habitual desde el enfoque de la Medicina de Urgencias, “la conducta suicida es la causa más frecuente de demandas judiciales al psiquiatra por mala práctica. En la mayor parte de los casos se pide la aplicación de la figura de “imprudencia temeraria” por no prever ni prevenir adecuadamente el comportamiento suicida del paciente. En los suicidios, el profesional sanitario solo tendrá́ responsabilidad penal cuando la conducta sea claramente previsible y humanamente evitable y la actitud del profesional haya sido manifiestamente descuidada u osada.(…) El profesional deberá́ probar que tomó las medidas adecuadas. Según el Código Deontológico de la Organización Médica Colegial (OMC), en el artículo 9.4. “El médico en ningún caso abandonará al paciente que necesitara su atención por intento de suicidio, huelga de hambre o rechazo de algún tratamiento”. Habitualmente se producen situaciones problemáticas en la que se enfrentan, el derecho fundamental a la libertad y autonomía del paciente, con el deber ético y moral del profesional sanitario (García Criado, Jorge, 2019).
Promoción de enfermedades y Sobrediagnóstico
En 1992 la periodista Lynn Payer acuñó el término “disease mongering” que se define como la forma de tratar de convencer a personas sanas de que están enfermas y a gente levemente enferma de que está muy enferma. Sus características son una tendencia en las últimas décadas: afirmar que las experiencias traumáticas normales necesitan tratamiento, detallar una enfermedad de modo que una gran cantidad de personas la tenga, fijar la causa de una enfermedad como alguna deficiencia ambigua o desequilibrio, uso incorrecto de estadísticas para exagerar los beneficios del tratamiento, Informar de un síntoma común como una enfermedad grave, anunciar un tratamiento sin efectos secundarios. cuidados de salud innecesarios, sobrediagnóstico, sobremedicación, abuso político de la psiquiatría.
El pensador Iván Illich. cita un estudio de la Fundación Ford en el que el autor menciona que cuanto más rica es una colectividad más alto es el porcentaje de pacientes que se han vuelto toxicómanos por el hábito que les han creado las medicinas recetadas; o los que acuden al médico que atiende personas que sufren las consecuencias de haberse drogado. Concluye por tanto: “la toxicomanía medicalizada superó a todas las formas de consumo de drogas por opción propia.” He citado estos patéticos casos porque demuestran los extremos a que puede llegar la medicina cuando el ser humano deja de ser un fin y se convierte en un medio para el enriquecimiento, el prestigio o los objetivos institucionales o individuales (Darío Restrepo, Javier, 2020).
El doctor Antonio Sitges-Serra, que ha ejercido más de 40 años en la sanidad pública de España, ha dicho recientemente en una entrevista “se convierten en enfermedad (con su fármaco correspondiente) la tristeza, el sexo, la nutrición, la regla, la menopausia, la fealdad, la estupidez, etc. Todo lo humano es susceptible de tratamiento, y la industria amplía su mercado. Como dijo Huxley, la medicina avanza tanto que pronto estaremos todos enfermos”.
¿Cuántas personas conocemos que, ahogadas por el dolor, paralizados por el miedo, asumen la medicación como un recurso para no enfrentarse al sufrimiento?
El psiquiatra Diego Figuera Álvarez, con un puñado más de profesionales dedicados a la salud, dice creo que el sufrimiento se está medicalizando en exceso. Los chicos no saben incorporarse a la vida adulta y no sabemos cómo ayudarles. El suicidio es uno de los grandes problemas de nuestro tiempo. Estos chicos se suicidan o se quedan en unas crisis existenciales importantes.
¿El 90% de los suicidios están relacionados con un problema de salud mental?
El informe de 2018 del Observatorio de Medios y Salud Mental de la asociación Obertament “El suicidio en los medios de comunicación” dice “no se puede eliminar el tabú del suicidio sin hacer caer el estigma de la salud mental”.
El escrito del psicólogo Lázaro Santano: No es enfermedad: es precariedad, señala el “impacto del neoliberalismo patógeno sobre la salud psicológica aprovechando crisis o capciosas doctrinas del shock para llevar a cabo severas políticas del ‘malestar’ que ponen en riesgo el bienestar social…la ‘salud mental’ sigue mayoritariamente centrada en considerar a la persona como independiente y ajena a sus determinantes sociales. En los manuales diagnósticos de cabecera continúa vigente la tendencia a menospreciar los factores socio-contextuales como desencadenantes o mantenedores de los problemas reduciendo a la persona a descontextualizadas luchas internas. En gran parte de la población sigue predominando la aceptación de esa ideología biomédica congruente con el discurso dominante y centrada en señalar como agentes causales de las enfermedades a elementos biológicos o heredados desgajando como resultado a las personas de sus vidas y sus entornos. Bajo esa lógica de tratar los efectos micro sin apenas atender a las causas macro lo esperable será seguir asistiendo a la perpetuación de una vulnerabilizada sociedad del riesgo cuyo desafortunado desenlace será la proliferación de diversos desórdenes psicológicos”.
El suicidio aparece mediatizado con el trastorno mental, y es que ante la cita, tan difundida en la literatura y los medios de comunicación, de que al 90% de los casos de suicidio les precedía una enfermedad mental diagnosticada o no, se está confundiendo un factor de riesgo con un factor explicativo del suicidio.
En el estudio Suicidio y trastorno mental: una crítica necesaria un grupo de profesionales critican que se está estimulando el mito que coloca a los trastornos mentales en el centro explicativo de las conductas suicidas. Con el dato del 90% se quiere apuntar a la redundancia según la cual quien atenta contra su vida o lo piensa, por el hecho de hacerlo, tiene un trastorno mental que es la “causa médica” de dicha conducta suicida.
En el estudio los profesionales exponen que los modelos diseñados en los manuales utilizados para la clasificación y diagnóstico de los trastornos mentales (DSM, CIE) no son adecuados para comprender y dar sentido al sufrimiento emocional. Resumen los distintos tipos de “poder” en la vida de las personas: pobreza, discriminación, desigualdad, abuso, violencia; que se relacionan con la angustia o el comportamiento problemático. A la forma en que los humanos reaccionamos para dar sentido a esas amenazas y experiencias difíciles, sumados a los mensajes de la sociedad que pueden aumentar nuestro sentimiento de vergüenza, autorreproche, aislamiento, miedo, culpa, etc. en la práctica de la salud mental, generalmente se los denomina «síntomas» (García Haro, 2020). Por ello, se ha de comprender la facilidad con la que se diagnostica un trastorno mental y el sufrimiento que conlleva.
El psiquiatra Jim Van Os también aporta críticas a la denominada esquizofrenia «La complejidad del término griego esquizofrenia, aunque en última instancia no tenga sentido, sugiere que es realmente una “cosa”, es decir, una “enfermedad cerebral” y que existe como tal en la naturaleza. Esta es una sugerencia falsa». Así que siendo claros: las experiencias y la angustia son muy reales, pero la explicación de que haya una enfermedad llamada esquizofrenia provocándolas puede que no sea cierta.
Los tratamientos a base de medicinas como benzodiacepina, olanzapina, ketamina, provocan daños que pueden resultar irreversibles, producen demencia en jóvenes, desconexión y malestar generalizado. Adormecen los síntomas sin resolver los orígenes, depositan la responsabilidad en las pastillas, no en los sujetos. Albergar o tener ideas suicidas no constituye per se un trastorno psiquiátrico. En el estimable trabajo citado de `Suicidio y trastorno mental: una crítica necesaria´ se atribuye gran responsabilidad en la ideación suicida a síntomas y efectos secundarios de algunos tratamientos de salud mental, como la somnolencia, el deterioro de la memoria, y otras que complican o limitan seguir adelante con el proyecto de vida, alimentan y alientan la falta de control sobre la propia vida, la desmoralización y la desesperanza.
El Doctor Peter Breggin ha escrito sobre su libro: Brain-Disabling Treatments in Psychiatry. Drugs, Electroshock, and the Psychopharmaceutical Complex (Tratamientos para la incapacidad cerebral en la psiquiatría. Drogas, Electrochoque y el Complejo Psicofarmacéutico) «Antidepresivos como Prozac, Paxil, Zoloft y Cymbalta no tienen eficacia científicamente demostrada y se ha probado que causan suicidio, así como violencia y manía. También «funcionan» causando discapacidades mentales; el principio de discapacidad cerebral del tratamiento psiquiátrico no es una especulación, es una teoría científica sólida razonada con cientos de informes basados en pruebas, experiencia clínica y observaciones de sentido común. Creo que resistirá la prueba del tiempo. Las drogas neurolépticas quiebran la mente y el espíritu hasta el extremo de producir una existencia parecida a la de un zombi. Tu voluntad puede estar tan quebrada por la medicación que no puedas encontrar fuerzas o motivación para resistirte o huir y esconderte de las autoridades. Como comento en mi libro “Medication Madness: The Role of Psychiatric Drugs in Cases of Violence, Suicide, and Crime” (“Medicando la locura: el papel de las drogas psiquiátricas en casos de violencia, suicidio y crimen”), la psiquiatría oficial y el tratamiento involuntario no ha protegido a la sociedad de estos”.
“La concepción puramente psicopatológica que impera en la actualidad resulta simplista y descontextualizada, ajena a las influencias sociales, culturales y económicas que precisamente mejor lo explican. El debate se ha centrado durante mucho tiempo en el diseño, implementación y resultados de estrategias preventivas desde lo sanitario, por lo que se hace cada vez más necesario analizar las medidas de prevención que intentan evitar, reducir o paliar el daño realizado por intervenciones sanitarias dirigidas a reducir el suicidio. Y es que la iatrogenia que se deriva de nuestra actividad en salud mental representa un problema mucho menos estudiado que el problema del suicidio. En los últimos años han condicionado el aumento de consumo de antidepresivos y las tasas de suicidio han aumentado. Planteamos, pues, que quizás se hayan desarrollado esos planes a partir de premisas e hipótesis erróneas, parciales o inexactas y que la evaluación individual de los factores de riesgo y de protección, incorporando indicadores sociales y económicos y su relación con el sujeto, sí que puede ayudar a prevenir el suicidio.” (Navarrete Betancort, Herrera Rodríguez & León Pérez (2019) Los límites de la prevención del suicidio, Revista de la Asociación Española de Neuropsiquiatría., 39(135), Article 135).
Enfermedades mentales en Europa
Un informe elaborado por el Consejo Superior de Salud de Bélgica (SHC), formado por expertos de varias disciplinas ha aconsejado a su gobierno que la actual forma de tratar los problemas de salud mental plantea una serie de problemas. Entre sus motivos, que el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM) y el Manual de Clasificación Internacional de Enfermedades (CIE) parten del principio de que los trastornos indican “falta de normalidad” lo que convierte a los diagnosticados en enfermos; sus categorías diagnósticas no tienen ninguna utilidad para las personas porque «no proporcionan una imagen de los síntomas, las necesidades de atención y el pronóstico al carecer de validez, fiabilidad y poder predictivo”. El DSM y el CIE refuerzan la idea de que los problemas de salud mental son trastornos biomédicos, a pesar de que no existe evidencia científica acerca del origen neurobiológico de ningún trastorno mental. En el DSM y el CIE se comparten criterios de diagnóstico; no existe una clara diferencia entre un trastorno y otro, por lo que las personas con frecuencia son polidiagnosticadas (lo que transmite complejidad y aumenta la estigmatización de los pacientes). En el informe aclara que las patologías se diagnostican por lo que afectan a la persona sus pensamientos y comportamientos, por esta razón cualquier persona por tener mayor sensibilidad podría etiquetarse como trastornada.
En 2016 se calculó que 84 millones de personas padecían patología mental en Europa y que 84.000 muertes anuales se debían a enfermedades mentales o suicidios, lo que convierte a las afecciones mentales en la quinta enfermedad no contagiosa más común, representando así el 22,4 % de la discapacidad en Europa. Según ha declarado el eurodiputado Aldo Patriciello, “Los trastornos mentales suponen uno de los mayores retos para la Salud Pública en términos de prevalencia, carga de la enfermedad y discapacidad, y afectan a más de un tercio de la población europea cada año”.
Celso Arango, presidente del Colegio Europeo de Neuropsicofarmacología, ha declarado que “una necesidad insatisfecha que se ha identificado en la psiquiatría europea es la transición de los sistemas de atención sanitaria psíquica de la infancia a la edad adulta. En ese entorno muchas cosas cambian en la existencia de una persona y, por lo tanto, necesitará cuidados continuos. Si no disponemos de programas, coordinados y planificados con antelación junto con los familiares y los propios pacientes, nos arriesgamos a perderlos en esa transición” (Foro de Bruselas, 2019) España es uno de los países europeos con menos psiquiatras por cada 100.000 habitantes, a la vez que es uno de los países con menos psicólogos en el sector de Salud Mental (5,7 por cada 100.000 habitantes), mientras que cuenta con 9,7 enfermeros dedicados al sector de Salud Mental por cada 100.000 habitantes, el penúltimo país en la UE.
En el reciente informe sobre el Panorama de la Salud en Europa (Health at a Glance: Europe 2019) en el que se analizan los sistemas sanitarios del entorno europeo se dice que los países gastan mucho en salud, pero no siempre con efectividad. “El aumento de la longevidad se ha estancado: las enfermedades mentales y la mala salud mental afectan a cada vez más personas”… “Con respecto a la prescripción de medicamentos antipsicóticos, la OCDE recuerda que la disponibilidad de intervenciones no farmacológicas eficaces, así como los riesgos de salud asociados y los problemas éticos derivados de estos medicamentos, ponen de relieve que solo deben recomendarse como último recurso y alerta de que el uso inapropiado de medicamentos antipsicóticos en muchos casos sigue siendo generalizado” apunta que se deben tener en cuenta las opiniones de los usuarios y señala un obstáculo “Las personas diagnosticadas con un problema de esta índole tienen menos probabilidades de informar que han sido tratados con cortesía y respeto por el personal médico y de enfermería durante la hospitalización; y tienen más probabilidades de haber recibido información contradictoria por parte de diferentes profesionales de la salud”. Para reducir el impacto de estos problemas, entre los que se encuentra la reducción del suicidio, consideran necesario el enfoque multidimensional, que incluya la prevención en Atención Primaria, una mejor integración de la atención a la salud con intervenciones conductuales y cambios en las actitudes de los y las profesionales (Consejo General de Colegios Oficiales de Psicólogos & OCDE, 2020).
CUÁNTO. La vida no tiene precio
En los datos facilitados por la OMS en 2019, cerca de 800 000 personas se suicidan cada año. Cada 40 segundos se suicida una persona y por cada suicidio hay muchas más tentativas de suicidio cada año. Un intento de suicidio es el factor individual de riesgo más importante para que el suicidio se repita. La tasa más elevada de suicidios se da en los países de ingresos altos. Las personas mayores de 70 años son más proclives a suicidarse, pero en algunos países las cifras más altas se registran entre los jóvenes, hasta tal punto que se ha convertido en la segunda causa de muerte a nivel global entre personas de 15 a 29 años.
Solo 80 de los 183 Estados Miembros de la OMS en 2016 disponían de registros civiles con datos de buena calidad. La mejora de la vigilancia permitirá establecer estrategias más efectivas para la prevención del suicidio y notificar de forma más fiable los progresos hacia el logro de las metas mundiales. Se estima que el riesgo de suicidio aumenta si una persona joven está expuesta a la idea del suicidio y comienza a verlo como una forma de resolver su problema, puede ser mediante Internet, programas de televisión, conocidos, etc. En palabras de la OMS del año 2000 “Cada suicidio tiene un serio impacto sobre al menos otras seis personas” (Organización Mundial de la Salud, 2019).
En la última nota de prensa del INE sobre las causas de mortalidad, que proporciona estos datos cada 2 años. El suicidio se mantuvo como la primera causa de muerte externa, con 3.539 fallecimientos, un 3,8% menos que el año precedente. El suicidio en los hombres fue la principal causa de muerte externa (2.619 fallecidos) y viene casi a triplicar el número de muertes registradas por suicidio en mujeres (920). En nuestro país, la mortalidad por suicidio en los últimos 10 años se ha mantenido estable e incluso ha sufrido un marcado aumento en el caso de las mujeres ( Ordoñez 2019); tres de cada cuatro suicidas son hombres, pero tres de cada cuatro intentos son de mujeres y eso coloca las cifras que estiman los expertos en niveles brutales, hay 10 suicidios al día, pero 200 intentos. El mayor número de suicidios se produce entre los 40 a 59 años y casi fueron 900 los suicidios entre mayores de 70 años. La tasa media de España es de 7,25 suicidios por 100.000 habitantes. (19.12.2019.INE-Defunciones según la Causa de Muerte de 2018.pdf).
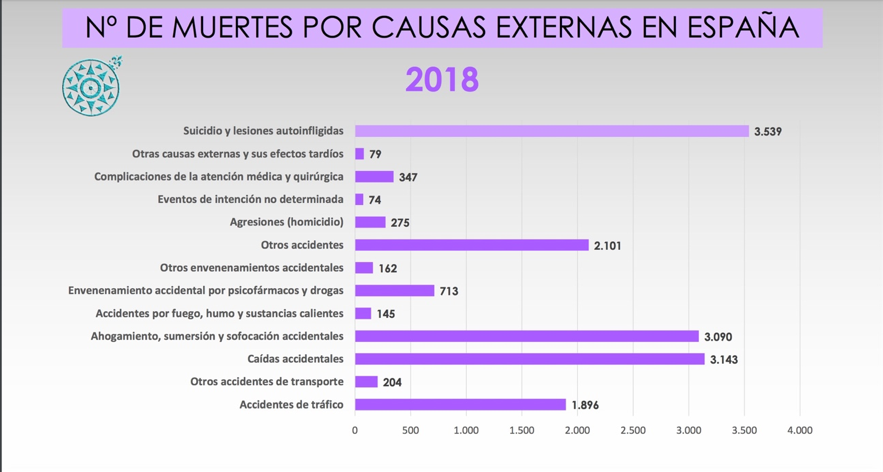
Las políticas preventivas como las de tráfico o violencia de género han conseguido disminuir las víctimas por estos motivos en los últimos 20 años, pero en España faltan todavía planes o estrategias de prevención del suicidio que también puedan disminuirlo. No se publican estadísticas sobre intentos de suicidio y otras conductas de autoagresión que podrían dar una visión más profunda del fenómeno, tampoco si las personas tenían problemas de conducta y los tratamientos farmacológicos que se les administraba. Los números se resisten a la difusión y los profesionales implicados tampoco pueden hablar abiertamente de casos. Hay que analizar las cifras de muertes porque son de los pocos datos que hay accesibles y para confrontar las futuras cifras cuando se hayan aplicado las políticas de prevención, pero ayuda poco a conocer y aún menos a la prevención. La Asociación de Investigación, Prevención e Intervención del Suicidio y Familiares y allegados en Duelo por Suicidio ha elaborado diez gráficos, que se pueden consultar en su página web (RedAIPIS-FAeDS, 2019).
En el panorama español, del informe Headway 2016 estimó que “84.000 muertes anuales se debían a enfermedades mentales o suicidios, lo que convierte a las afecciones mentales en la quinta enfermedad no contagiosa más común, representando así el 22,4 % de la discapacidad en Europa. La urgente necesidad de mejorar aún más el bienestar mental ha sido respaldada por estudios recientes de la OCDE, que estiman que los costes totales derivados de las afecciones mentales superan los 600.000 millones de euros en toda Europa, lo que equivale al 4 % del PIB europeo. A pesar de que el 18,3 % de la población española ha padecido afecciones mentales que han supuesto para el país importantes costes directos e indirectos, solo el 5,0 % del gasto sanitario público se ha destinado a este ámbito” pone de manifiesto el informe ‘Headway 2020’. (Farmacéutica Angelini, 2019).
“El pasado mes de marzo hubo en total de 94.961 personas que consumieron o bien ansiolíticos o bien antidepresivos, mientras que un año antes eran 85.455; es decir, en el mes del inicio del confinamiento creció más de un 11 % el consumo de estos fármacos que atenúan la ansiedad o la depresión” (Vidal, Sabrina, 2020).
DÓNDE, CÓMO
Involuntariamente muchas veces en las informaciones de prensa con respecto a un suicidio los periodistas dan detalles sobre el método utilizado que fácilmente constituirían, para el que lo esté buscando, una “guía de instrucciones” para el suicidio. (Álvarez Torres, Sol Mayte, 2012). Por esta razón no se incluye en este trabajo información sobre el dónde y cómo se cometen los suicidios. Y el incluir un espacio vacío, es una ayuda a recordar que no hace falta informar sobre el dónde y el cómo por que podría facilitar la imitación.
INTERVENIR CON RESPONSABILIDAD PUEDE SALVAR VIDAS
En el libro de Carlos López-Otín La vida en cuatro letras. Claves para entender la diversidad, la enfermedad y la felicidad, el investigador asegura que “cada alimento ingerido, cada respiración, cada cambio de temperatura, cada radiación natural/artificial recibida, cada tóxico/químico…tienen el potencial de modificar nuestra información genética …los genes condicionan, pero no determinan nuestra vida”.
No hay una manera simple de luchar contra el suicidio, porque no hay una sola razón para el suicidio. Se dice que el 10% de los suicidios no tienen que ver con enfermedades mentales, “el 10% de los casos recoge circunstancias de sufrimiento extremo y gran amenaza que abocan a situaciones límite, sin salida aparente, con precipitantes de diversa índole, exclusión social, violencia de género, homofobia, xenofobia, acoso. El mejor factor protector es una buena red socio-familiar” en palabras de la profesional Mercedes Navío.
No se trata de vivir porque sí y sólo por vivir, sino de una vida potenciada por la dignidad y por la libertad. Por tanto llegan a ser insuficientes los recursos médicos dedicados a conservar la vida, cuando el caso presentado es una vida sin dignidad y sin posibilidades de libertad. Para los profesionales sanitarios supone una formación profunda y un desarrollo profesional de exquisitas condiciones humanísticas. Todo un desafío profesional y humano.
Amaia Pérez Orozco el pasado 29 de mayo de 2020 en el Congreso de los Diputados proporciona un buen contenido al significado de cuidados: “Es el proceso de reconstrucción cotidiana, siempre inacabado, del bienestar físico y emocional de las personas… La única manera de cuidar la vida es en común porque somos interdependientes y vulnerables”.
Testimonio Carmen Pérez-Espinosa. Propuesta de Asociación Holística Advaita Luz.
A la sociedad no le interesa que el problema del suicidio se reconozca; el sistema social es absolutamente pernicioso, dañino, competitivo, en el que impera el materialismo y no imperan ya las relaciones afectivas. Es una trampa que la sociedad equipare la felicidad a tener y conseguir cosas; esto lleva a un tipo de familias en las que la unidad y el sentido de cooperación no existen. Los problemas para conciliar los pagos de hipoteca, vacaciones, coche, créditos y un amplio etcétera son importantes y. los hijos vienen a este mundo con inestabilidad y padecen de inmadurez emocional. Se genera un contexto de aislamiento dentro de las familias (para lo que han contribuido los dispositivos) los padres llegan cansados del trabajo y para los críos es una manera de no pensar en lo que sienten. En los niños hay mucha soledad, y si tienen la suerte de tener un hermano, suele haber bastante diferencia en la edad, lo que dificulta que sean compañeros de juegos.
El sistema educativo está muy deshumanizado. Están muy enfocados en las tecnologías y no hay una materia que les permita desde el ámbito educativo cimentar su vida en valores. Entre los docentes el ambiente es muy competitivo, esa rivalidad no es buena entre ellos y tampoco es bueno el ejemplo que dan a los alumnos. Genera violencia y mala convivencia entre los compañeros; debido a la convivencia con la violencia, el cerebro la normaliza y con el acoso pasa lo mismo, se ha normalizado. Los casos de jóvenes que, por el acoso lamentablemente se suicidan, nos indican que esa juventud no ha tenido confianza con sus padres para contarles lo que estaban viviendo; ni han tenido confianza con su tutora, jefe de estudios o dirección. Es dramática la conclusión de que esos niños no sientan apoyo de nadie. Los niños parecen mayores, pero todo tiene su desarrollo, y dejarles a su suerte deja ver las consecuencias más tarde.
Poseer valores, habilidades emocionales y sociales les ayudaría a gestionar sus amistades y desilusiones con responsabilidad.
El desgaste que tiene en los niños tener ansiedad en edades tempranas, les hace enfrentarse al colegio y a los compañeros con sufrimiento. En lo laboral la presión de los objetivos de trabajo se va derivando a los puestos intermedios y estos lo derivan en el trabajador. Un rasgo del estrés es que saca lo peor de cada persona, irritabilidad y malas formas. Cada persona tenemos nuestro corazoncito y sufrimos si el jefe nos dice que no somos productivos, o somos inútiles; más cuando trabajamos 10 horas diarias y nuestro sueldo no llega a los 1000 euros.
A medida que crecemos tenemos que desarrollar un soporte de confianza para sostenernos a nosotros mismos y sentir que nuestra vida es nuestra responsabilidad. No nos enseñan a amar nuestra vida y a vivirla como un regalo inmenso, y para esto nos tenemos que amar antes a nosotros mismos.
Si este soporte falla, ante un malestar que no llega a ser tragedia, las personas piensan en quitarse la vida porque no están unidos a ella. Un joven puede pensar en el suicidio simplemente porque se aburre, llaman aburrirse a que su día no tiene ningún sentido.
El entorno de las personas no saben contener la infelicidad del familiar y le hacen sentir culpable del malestar que genera con frases como ¡Es que ya nos tienes muy hartos! ¡En qué hora naciste!.
Lo que podría provocar una réplica por parte del angustiado como ¡Me suicido y así descansamos todos!
Desde su punto de vista los medios de comunicación son responsables de denunciarlo “es de preocupar que se conozcan por estadísticas que se han incrementado los índices de suicidio y que los conocedores corran un tupido velo. ¿Porqué no se denuncia?”
Propuesta Aplicada en Finlandia
En Finlandia, el número de suicidios se ha reducido a la mitad en los últimos 30 años. Sin embargo, el número sigue siendo relativamente alto en el horizonte internacional y la disminución se ha ralentizado en los últimos años. Además de las recomendaciones actuales de tratamiento, se ha establecido una red nacional para coordinar la prevención y reducción del suicidio. El trabajo de la red coordinada por el Instituto Nacional de Salud y Bienestar es parte de la Estrategia Nacional de Salud Mental para 2019-2030. La Estrategia Nacional de Prevención del Suicidio de Finlandia se remonta a 1991. La nueva estrategia está programada desde febrero de 2020, su recomendación es mejorar la cooperación entre el trabajo social, los centros de salud y la atención médica especializada, y crear prácticas consistentes para el tratamiento de pacientes en riesgo.
Las claves del éxito finlandés son los programas con todo tipo de profesionales, servicios sociales y organismos oficiales, (y no específicamente de las personas afectadas por suicidio). Se crearon y pusieron en práctica más de 40 subprogramas y otros trabajos innovadores de desarrollo sobre el suicidio. En Finlandia se lleva a cabo una estrategia de aplicación local, regional y nacional. Está dirigida al sistema educativo público y mejora al acceso a servicios de Salud Mental. Se ha reducido el acceso a los medios de suicidio. Se creó conciencia sobre los factores predictivos asociados.
La enseñanza en prevención del suicidio llegó a más de 2.000 profesionales de la salud en Finlandia y se ha extendido a estudios de especialización en cuatro facultades de medicina. El Instituto Nacional de Salud y Bienestar producirá una escuela en línea para la prevención del suicidio en el futuro. Esto ya ha proporcionado la posibilidad de que los profesionales hablen con más naturalidad sobre los casos de suicidio, y sientan menos presión al preguntar a los pacientes sobre sus ideas suicidas (Prevención del Suicidio: Capacitación para Profesionales de Atención Primaria de Salud) Los participantes fueron capaces de criticar la situación educativa o problemas técnicos.
“La prevención del suicidio requiere más articulación en las iniciativas. Los pensamientos suicidas deben tomarse en serio, y aquellos que han intentado suicidarse no deben ser culpados ni considerados buscadores de atención”…“El apoyo apropiado para situaciones difíciles de la vida evita que los problemas empeoren y también puede prevenir el suicidio. Los servicios de crisis deberían estar disponibles en todas partes en Finlandia, y deberían publicitarse para que cada finlandés sepa dónde y cómo obtener dichos servicios en su área ” (Partonen, Timo et al., 2019).
Utilizan el programa Open Dialogue-Diálogo abierto, es su modelo de atención desde la psiquiatría y está prevista la atención inmediata (en menos de 24 horas), que involucra a los familiares en los recursos y se adapta a sus necesidades, para crear un entorno terapéutico que facilite la incertidumbre durante el tiempo en que trabaja una solución apropiada para el paciente. El equipo debe centrarse en generar diálogo en las reuniones, para facilitar nuevas formas de comunicarse, que expresen mejor las experiencias previas en la atención médica y sean las facilitadoras de la recuperación integrada.
Tienen una semana dedicada a la salud mental donde se organizan actos como encender velas en recuerdo de las personas que se suicidaron; interpretar las conductas como estrategias de respuesta a situaciones difíciles; crear conciencia sobre la salud mental; insistir sobre la búsqueda de ayuda a los grupos de personas con más edad, a los jóvenes les cuesta menos pedir ayuda; evaluar siempre a las personas con problemas de salud mental, porque pueden tener menos probabilidades de responder a las encuestas y reforzar las habilidades de los pacientes afectados de salud mental.
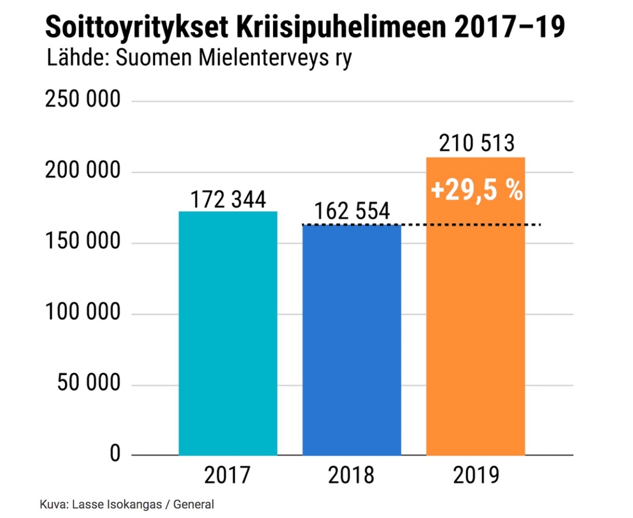
Teléfono de crisis de Finlandia (aquí)
El teléfono de emergencia se estableció en 1978 para prevenir el suicidio. En 2019 se recibieron más de 210.000 llamadas. Esta es la razón por la cual se han otorgado fondos adicionales para los servicios telefónicos de emergencia. Han aumentado un 29,5 %, sobre todo por parte de los más jóvenes. Las principales preocupaciones de la persona que llama son las relaciones interpersonales, la sensación de malestar y el miedo a enfrentar la vida cotidiana.
Según Susanna Winter, directora de operaciones telefónicas de emergencia, el mayor contacto con los adultos jóvenes, en particular, se debe bastante a la naturaleza exigente de la sociedad y la ilusión de que todos se divierten todo el tiempo y que uno debe ser feliz. (aquí)
Propuesta aplicada en Australia
En Australia actualmente aplican un plan para impactar en toda la comunidad basado en las investigaciones previas obtenidas. En este plan se tienen en cuenta las opiniones de las personas atendidas.
El proyecto LifeSpan, del Black Dog Institute, un marco integrado para la prevención del suicidio.
Las múltiples estrategias efectuadas al mismo tiempo, debido a efectos sinérgicos, seguramente generarán efectos más grandes que solo la suma de sus partes. LifeSpan ofrece un enfoque basado en datos, que lo distingue de la práctica actual y eleva el listón en la prevención del suicidio.
El proyecto se centra en construir una red de seguridad comunitaria que ayude a prevenir el suicidio, mediante 6 estrategias: la formación especializada a los equipos de trabajo; la inclusión de la experiencia vivida en todos los niveles; la gobernanza e inclusión culturales; la participación de la comunidad; la adaptación a las particularidades locales y la decisión basada en los datos.
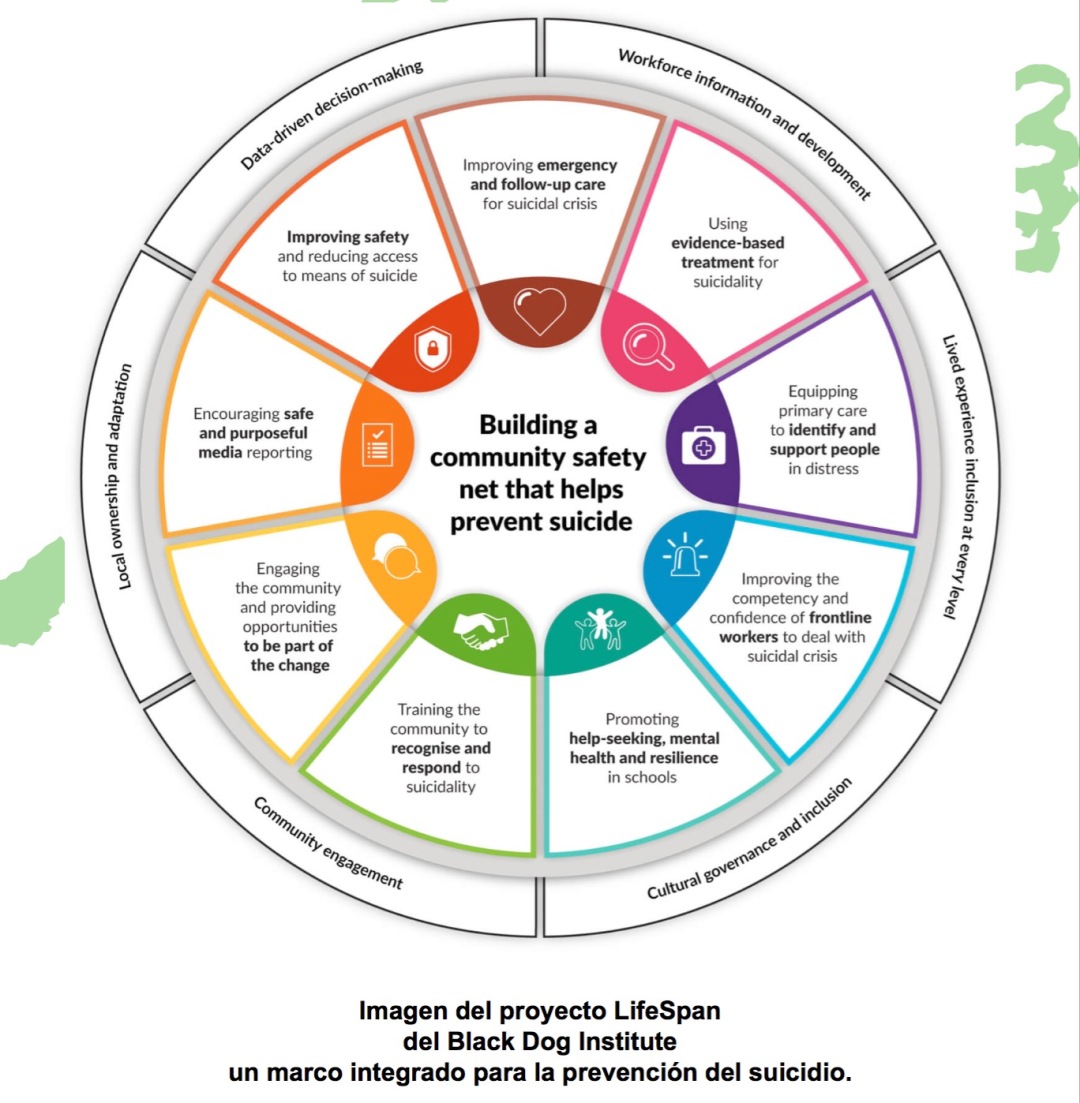
Las 9 estrategias del proyecto LifeSpan, basadas en evidencias, se implementan desde el ámbito de toda la población hasta el individuo, paralelamente dentro de una región localizada. Para una trasmisión efectiva, todas las estrategias requieren una consulta exhaustiva y un proceso de revisión para garantizar su relevancia y adaptación al contexto local y la comunidad.
Prevención desde Medios de Comunicación
El drama del suicidio se ha tratado con escasez en los medios de comunicación para evitar el “efecto contagio” también llamado “efecto Werther”. En el año 2000 la Organización Mundial de la Salud facilitó a distintos colectivos de profesionales consejos para mejorar en el tratamiento del suicidio.
Los periodistas apenas hemos sido capaces de aplicar esas sencillas recomendaciones a nuestro proceso de indagar en la noticia, se cae en el exceso de hacer un tratamiento sensacionalista ante suicidios de famosos. El periodista Gabriel González Ortiz ha abanderado el trabajo desde la profesión recopilado en su libro: Hablemos del suicidio: Pautas y reflexiones para abordar este problema en los medios, donde aconseja informar de este tema complejo de forma delicada y realizar un abordaje constructivo e integral, no solo de la problemática, sino también de las posibles soluciones, para inspirar la reflexión.
La psiquiatra Teresa Cañas investigó el suicidio a través de los escritos de Fiodor Dostoievski, este autor es uno de los primeros informadores que profundiza sobre el suicidio “en los artículos periodísticos que constituyen Diario de un escritor, el tema del suicidio es uno de los más profusamente tratados. Estos fenómenos se describen por el gran novelista en un grupo variopinto de personajes, que incluye individuos de ambos sexos, de distintas edades (desde niños hasta ancianos) y de diferente estrato sociocultural (desde siervos hasta aristócratas). En muchas ocasiones las motivaciones del personaje para el suicidio están minuciosamente elaboradas en el transcurso de la novela” (Cañas Cañas, Teresa, 2002).
Javier Darío Restrepo extrajo un interesante paralelismo entre la profesión médica y el oficio periodístico. Comienza por la manera en que la palabra une a ambas profesiones, sigue asemejándolas por la preocupación por el otro y para finalizar destaca el compromiso que ambas profesiones deben tener con la defensa de la vida.
La medicina griega encontró en el diálogo con el paciente, el camino para su investigación científica. Puesto que todo dato debe ser comprobado, y puesto que no existen razones misteriosas ni mágicas para la salud o la enfermedad sino un maravilloso encadenamiento de causas y efectos que permiten ascender desde los síntomas hasta las causas de la enfermedad, debía contarse con esa fuente privilegiada de información que es el paciente, pues de su palabra surgen las claves de su curación (Restrepo, Javier Darío, 2014).
El suicidio es un problema real que se oculta mediante
- Los mitos (bastante generalizados en toda población)
- Explicaciones simplificadas (en general, la gente evita hablar sobre la muerte y el luto, por eso resulta tan complicado saber qué decir a alguien que se enfrenta a una pérdida)
- La ignorancia/pereza (no se sabe como actuar, en estos casos tan delicados)
- La astucia (que culpa a los individuos, para impedir que se cree un problema social y comunitario)
- La decisión autolítica está mediatizada por los posibles trastornos mentales que puedan afectar a la persona en ese momento (silenciando causas sociales)
- El miedo a la legalidad (al que se ven sometidos los médicos, por sus actuaciones)
Consejos para informar sobre el suicidio
- El suicidio es un hecho trágico y lamentable para todos los implicados.
- No hay que tener miedo a hablar de suicidio por temor a un efecto contagio.
- Si una causa definida se relaciona con un suicidio, señalarlo como posible, pues difícilmente se puede verificar tal afirmación.
- Tener en cuenta que familiares y amigos allegados a suicidas van a leer lo que tú escribas, y les pueden afectar tus juicios mediáticos.
- A partir de ahora en la familia se identifica al autor como suicida, la información debe tratar con humanidad en lo posible todos los detalles del suceso. En el caso en que previamente el suicida asesinó a otras personas, también.
- No son necesarias las fotografías del suceso, ni de sus detalles.
- Sería aconsejable proponer detalles de identificación de la conducta suicida y posibles recursos.
Qué hacer para informar de suicidios
- Informar de que el suicidio es un problema importante de Salud Pública.
- Informar sobre los mitos, que asumimos como ciertos, sobre el suicidio.
- Disminuir el estigma con el que se trata el suicidio, dando recursos de información.
- Incluir algún párrafo con consejos de expertos para educar sobre este aspecto.
- Informar sobre los recursos estatales y locales.
- Tratar el tema con delicadeza, pues se ha perdido una vida humana.
Qué no hacer al informar de suicidios
- No ocultarlo, tampoco hablar de ello en primera página o de forma reiterada.
- No juzgar el hecho, nada más pasar no se puede saber sus causas, ni su repercusión.
- No juzgar la precaución que los familiares cercanos han dado al suicida.
- No simplificar la causa del suicidio a un problema que pudiese tener la persona últimamente.
- No referirse al suicidio como una posible solución a ningún problema.
- Evitar algunos detalles del hecho del suicidio, el cómo y el dónde no aportan información importante y pueden ser imitados.
Testimonios de suicidio
La medicina griega localizó en el diálogo con el paciente, el camino para su investigación científica. No existen razones secretas ni milagrosas para la salud o la enfermedad sino un extraordinario encadenamiento de causas y efectos que permiten ascender desde los síntomas hasta las causas de la enfermedad, por ello debe contarse con el paciente como fuente principal y privilegiada de información, de su palabra surgen las claves del origen de las enfermedades y las claves de su curación. (Restrepo)
“La intensidad que sientes cuando tomas la decisión de suicidarte, pocas veces es posible compararla con otros sufrimientos”
testimonio de internet
Exponer las experiencias personales sobre sufrimiento y suicidio, sea como supervivientes o como afectados, requiere un esfuerzo pocas veces valorado y muchas otras veces destructivo. La sociedad rechaza y juzga a las personas por no saber afrontar la vida. Muchos afectados reclaman que la falta de empatía, aislamiento e invisibilidad de su sufrimiento, se convierten en algo inválido y trivial cuando intentan emitir un discurso activista. Las víctimas no logran extirpar con distintos tratamientos y lágrimas su sufrimiento, soledad y vacío.
Una mujer con varios intentos suicidas, ha compartido con nosotros sus motivos, en su opinión las ideas suicidas están hoy en día muy relacionadas con el “Estado del Bienestar” del que gozamos una mayoría.
Su relación con el sufrimiento comienza en la adolescencia, tras unos años con su primera pareja abandona la relación y comienza una experiencia internacional por Europa. Se encuentra sin su familia y sin apoyos para procesar el difícil momento sentimental de la ruptura y comienza a tener desacuerdos con su imagen física. Llega a su etapa laboral sin haber resuelto las dificultades de la adolescencia, el incipiente trabajo le produce mucha satisfacción, pero sus problemas sentimentales no resueltos siguen con la evolución de su trastorno de conducta alimentaria que le va a suponer causar baja en su vida profesional, y quedarse instalada de forma crónica en el diagnóstico de Trastorno de Conducta Alimentaria (TCA). Este desacuerdo con su cuerpo un determinado día fue causa de una incapacitación judicial y mediante internamiento forzoso, contención mecánica y química, fue obligada a recuperar peso en una unidad hospitalaria especializada. Recuerda con terror esos días atada a la cama y el malestar que le infunde su entorno más cercano; ellos tienen cierta responsabilidad en aumentar la incomodidad de su día a día y procura evitar sus discursos y críticas. Me ha manifestado que su vida no tiene nada especial y que el motivo para no suicidarse ahora es que no tiene garantías de morir en el intento.
Ella ha compartido algunos de los motivos que originan las ideas suicidas. En su opinión están hoy en día muy relacionadas con el “Estado del Bienestar” del que gozamos la mayoría.
En la conversación para recoger estos datos reconoce tener una personalidad perfeccionista que tiende a mostrar acuerdo con las aptitudes sociales de moda; es animalista, vegana, apóstata del catolicismo, feminista; y a mostrarse en desacuerdo siempre que encuentra ocasión para reivindicarlas. Este rasgo perfeccionista es un factor prescrito socialmente y se estudia su aumento. “Se trata de una cultura que abusa de las inseguridades y amplifica las imperfecciones incitando a los jóvenes a centrarse en sus carencias personales. Como consecuencia, algunos jóvenes le dan vueltas constantemente a cómo deben comportarse, qué apariencia deben tener o qué deben poseer. Se estresan al intentar la perfección propia y en sus vidas” (Curran & Hill, 2019).
Testimonio mujer de 52 años con varios intentos de suicidio (14.2.2020)
Por mis estudios estuve un tiempo en Alemania, acababa de dejarlo con un novio que tuve 7 años, me encantaba discutir y me sigue gustando. Estaba con malestar por la ruptura y no tenía apoyo por estar lejos de mi familia. Por aquellos años empecé a no estar a gusto con mi cuerpo. Cuando acabé mis estudios empecé a trabajar con mucha ilusión, los encargados vieron en poco tiempo que no estaba bien y solicitaron mi baja laboral, volví entonces a vivir con mis padres. Hace 9 años me incapacitaron judicialmente para ingresarme en la unidad especializada de trastornos de conducta alimentaria del Hospital de Burgos. Con la anorexia me sentía mal y pensaba que la mejor manera de estar era muerta. Ahora tengo asegurado disponer de alimentos, vivienda, calor, tengo tiempo para pensar y creo que esta satisfacción de lo material tiene relación con las ideas suicidas de muchas personas y de mis ideas suicidas. Mi vida es sota, caballo, rey; pienso en qué puede dar sentido a mi vida,… como no paso hambre (necesidad) no tengo que pensar en eso, creo que solo vale la pena vivir si eres feliz. Mis expectativas no se cumplen, aunque la sociedad promete muchas (realistas o no), un resultado social menos ventajoso causa decepción. Tengo compulsión por las aptitudes perfectas y muestro mi desacuerdo ante lo que me parece imperfecto; soy activista, animalista, vegana, apóstata del catolicismo… Ponía pegas a mi novio para discutir con él, también con mis padres; me gusta la práctica de la ataraxia, un estado a través de la filosofía para no sentir dolor.
Testimonio educador de 77 años (12.5.2020)
A lo largo de mi vida he conocido suicidios muy cercanos: una compañera maestra, el hijo de otros compañeros maestros, un vecino, un familiar. He supuesto que la clave de los suicidios es la desesperación, aunque la historia y la literatura señalan otras distintas. Una amistad y colega maestra, muy sensible y aparentemente feliz, se envenenó y nada inducía a pensar esa decisión. Dos padres de dos compañeros lo hicieron, aparentemente como una respuesta fría y meditada, uno no quería quedarse hasta el sufrimiento final de su enfermedad terminal, otro dejó escrito que ya había vivido lo suficiente. En algunas culturas y en los casos amorosos es contemplado con cierta normalidad. Otro amigo se suicidó durante el servicio militar, dijeron que era en protesta porque era antimilitarista. Me entristecen los suicidios en parejas donde se ven afectados los niños. Los problemas de identidad sexual y rechazo social en gais, lesbianas, bisexuales, transexuales; y lo que más me duele es el suicidio infantil, por conflicto familiar, abandono, desafección o acoso escolar.
Mi primer contacto con el suicidio fue en mi pueblo siendo niño, un hombre se había colgado de la viga de una cuadra, la iglesia lo enterró en unas tierras fuera del cementerio, donde años más tarde recuperaron su cuerpo. Otra mujer se precipitó en un pozo, en un lugar de paso para llegar a un establecimiento. Cuando paso por aquellos lugares sigo recordando el miedo y la espanto que me producía acercarme.
En el ámbito personal, en ningún momento he pensado en el suicidio. A la senectud la acompaña el miedo a la dependencia por deterioro físico o psíquico. Particularmente me he preocupado siempre de buscar respuestas a la tribulación humana, la incertidumbre del futuro puede hacernos entrar en un estado de dudas, vacío, angustia, incluso de pánico, que pueden inducir a entrar en un laberinto.
Testimonio hombre de 52 años con trastorno bipolar desde más de 20 (19.5.2020)
He conocido algún afectado por la enfermedad que se ha suicidado. Yo nunca he pensado en el suicidio, aunque alguna vez reconozco que he puesto en riesgo mi vida. He tenido presente la religión, mi vida y mi cuerpo son sagrados y ese respeto me ha mantenido lejos de planteármelo.
Testimonio de afectada por dolor crónico neuropático (1.6.2020)
La primera vez que consideré el suicidio habían pasado unos meses desde el comienzo de mi enfermedad, el dolor me superaba en todos los sentidos, estaba sentada al lado de mi madre y sentía un fuerte impulso de querer saltar por la ventana que tenía cerca. Después de unos años me realizaron una esperada intervención en la que tenía depositadas mis expectativas; cuando me dijeron que no encontraban una causa que provocase mi dolor, en el postoperatorio me encontré abatida y pensé en el suicidio de nuevo, por no ver un sentido en continuar mi vida con este sufrimiento. Recientemente, con el abandono de atención sanitaria por la focalización de recursos en el coronavirus, estoy pasando por una crisis de dolor como las del principio y ahora mismo lo vuelvo a considerar como un escape al dolor dominante en mi vida.
Tengo sentimientos de tristeza, de miedo, de ira e incluso de desesperanza ante mi enfermedad y quiero poder manifestarlos. Ocultarlos puede llevarme, como persona con problemas, a sentir una presión sobreañadida. Particularmente me ha costado mucho hablar de mis pensamientos suicidas. Cada uno puede tener su motivo, en mi caso son brotes en los que no veo sentido al sufrimiento de esperar un presente apacible, que nunca ha llegado en 25 años. Incluso me siento cobarde de comentarlo y no haberlo materializado nunca, por esa idea de que comentarlo sin hacerlo es una llamada de atención.
Recursos disponibles
Junto a la atención psicológica o psiquiátrica, existen también en diversos países líneas telefónicas de ayuda, a veces de titularidad pública y a veces sostenidos por organizaciones no gubernamentales, para ayudar a las personas en situación de crisis o con ideas suicidas. Las líneas de ayuda de prevención del suicidio ofrecen escucha a las personas que se encuentran en riesgo de cometer suicidio. Utilízalas si necesitas ayuda o quieres recibir asistencia sobre cómo ayudar a un amigo.
Cualquiera puede verse afectado, si piensas en el suicidio, pide ayuda a un profesional o comunícalo a alguien de confianza.
Puedes contactar con
- El Teléfono de la Esperanza, funciona 24h y 7 días de la semana en el 717 003 717.
- En el Teléfono contra el Suicidio de la Fundación la Barandilla en el 911 385 385.
- En la Fundación ANAR para ayuda a niños y adolescentes en riesgo 900 20 20 10.
- La Fundación ANAR para el adulto y la familia 600 505 152 .
Existen entidades en para la investigación, apoyo a familiares y amigos supervivientes por suicidio, prevención en Fuerzas de Seguridad del Estado, y otras entidades para consultas específicas sobre suicidio.
1. Si piensas en el suicidio
Teléfono contra el suicidio
911 385 385
www.telefonocontraelsuicidio.org
Teléfono de emergencias
112 / 061
Teléfono de la Esperanza
717 003 717 Específico atención en crisis
902 500 002 General
https://www.telefonodelaesperanza.org/
ACPS (Associació Catalana per la Prevenció del Suïcidi)
934 19 19 95 (martes 17-20h) info@acps.cat
http://acps.cat/
Centro de Escucha San Camilo
91 533 52 23
escucha@humanizar.es
http://www.humanizar.es/
Programa Alienta
Málaga 951 28 61 81
info@razonesparavivir.org
https://www.razonesparavivir.org/
Red Aipis (Asociación de Investigación, Prevención e Intervención del Suicidio)
javierjimenez@redaipis.org
https://www.redaipis.org/
Asociación Lassus contra el síndrome
depresivo
967 558 916
Albacete (10:00-14:00 /17:00-19:00)
info@asociacionlassus.es
https://www.asociacionlassus.es/
2. Si has perdido a un ser querido por suicidio
CATALUÑA
DSAS (Després del Suïcidi – Associació de Supervivents)
Barcelona 662 545 199 (10-14h)
info@despresdelsuicidi.org
https://www.despresdelsuicidi.org/
ACPS (Associació Catalana per la Prevenció del Suïcidi)
Barcelona 934 19 19 95 (martes 17-20h)
info@acps.cat
http://acps.cat/
DSMA (Associació Mans Amigues, Dol per Suïcidi)
Mataró
ds.mansamigues@gmail.com
APSAS (Associació per a la Prevenció del Suïcidi i l’Atenció al Supervivent)
Girona 699 86 11 64
apsascontacte@gmail.com
http://www.apsas.org/es/
COMUNIDAD VALENCIANA
Caminar (Asociación Valenciana de apoyo en el duelo)
963 74 78 63 / 676 19 78 06
avcaminar@hotmail.com
http://www.ayudaduelocaminar.com/es/
Asociación Viktor E.Frankl
Valencia 963 51 01 13
correo@asociacionviktorfrankl.org
https://asociacionviktorfrankl.es/
APSU (Asociación para la prevención y apoyo afectados por suicidio)
Alicante
asociacionapsu@gmail.com
BALEARES
AFASIB (Asociación de Familiares y Amigos Supervivientes por Suicidio de las Islas Baleares)
657 71 63 40 (16-19h)
asociacionafasib@gmail.com
https://www.facebook.com/afasib.supervivents.illes.balears/
PAÍS VASCO
Biziraun (Asociación de personas afectadas por el suicidio de un ser querido)
Bilbao
info@biziraun.org
https://www.biziraun.org/
Aidatu (asociación Vasca de suicidiología)
info@aidatu.org
https://aidatu.org/
Besarkada abrazo
info@besarkada-abrazo.org
http://besarkada-abrazo.org/
NAVARRA
Besarkada-Abrazo
Pamplona 622 207 743
info@besarkada-abrazo.org
http://besarkada-abrazo.org/
MADRID
FAEDS (Familiares y Allegados en Duelo por Suicidio)
info@redaipis.org
https://www.facebook.com/Grupo-de-Familiares-y-Allegados-en-Duelo-por-Suicidio-Red-Aipis-344830672382296/
ALAIA Suicidio – Centro de Atención al Duelo
91 549 47 56 / 619 53 88 23
informa@alaia-duelo.com
ANDALUCÍA
Plataforma A tu lado (Familiares unidos por pérdidas en suicidios)
Huelva 630 579 142
celestina.celeste@hotmail.com
https://www.facebook.com/groups/820135671378152/
Razones para vivir
Málaga 951 286 181
https://www.razonesparavivir.org/
CANARIAS
Volver a vivir
699 382 790 (Sara bote)
info@volveravivir.es
http://www.volveravivir.es/
Luz en la oscuridad
647 86 56 81
a.luzenlaoscuridad@gmail.com
https://www.asociacionantisuicidio.es/
Asociación VIFA. Vivir tras intento de Suicidio
682 12 10 11
vivirtrasintentodesuicidio@gmail.com
https://www.asociacionantisuicidio.es/
Asociación VIFA. Vivir tras intento de Suicidio
682 12 10 11
vivirtrasintentodesuicidio@gmail.com
CASTILLA Y LEÓN
Grupo de supervivientes suicidio León
gruposupervivientesleon@gmail.com
https://www.facebook.com/supervivientesuicidioleon/
3. Otras entidades de consulta
Sociedad Española de Suicidología
Madrid 91 083 43 93
secretaria@suicidologia.es
http://suicidologia.es/
Life (Plataforma de prevención de suicidio y acoso en las redes sociales)
Alicante
plataformalifeua@gmail.com
https://gplsi.dlsi.ua.es/life/
Asociación de Profesionales en Prevención y Postvención de la Conducta Suicida
Papageno. +34 633 16 91 29 prevencion@papageno.es
4. Asociaciones de ayuda psicológica para FCSS y FAS
Ángeles de Azul y Verde (CNP/GC)
angelesdeazulyverde@outlook.es
https://angelesdeazulyverde.wordpress.com/
Proyecto Vence (CNP)
proyectovence@asipol.org
www.asipol.org
Vive CNP
info@vivecnp.es
Galicia 988 391 253
Canarias 928 304 628
Baleares 971 225 220
http://vivecnp.es/
Unidad Familiar GC
609 938 529
627 598 186
Zero suicidio Policial (GC y Policías de todo ámbito)
Prevención 690 915 408
Intervención 639 900 050
Duelo 634 330 866
PRL 678 590 755
https://www.facebook.com/zerosuicidiopolicial/
Asociación Andaluza Preventiva del suicidio Policial
(CNP, GC y Policía local Andaluza)
602 465 662
info@aapsp.es http://aapsp.es/
Misión 365
643 623 439
mision365@policiascristianos.org
www.mision365.org
5. Asociaciones en Latinoamérica
ARGENTINA
Centro de atención al suicida
(5411) 5275.1135
Línea gratuita: 135
casbuenosaires@hotmail.com
www.casbuenosaires.com.ar
Centro de atención al familiar del suicida
(5411) 4758.2554
diana.altavilla@gmail.com
http://www.familiardesuicida.com.ar
BRASIL
Centro de valorización de la vida
Línea gratuita: 188
atendimento@cvv.org.br
www.cvv.org.br
Red Brasileira de prevençao do suicidio
rebraps@gmail.com
CHILE
Fundación Vínculos
5622 2442 533
5698 2481 971
elmaildemac@gmail.com
https://www.facebook.com/pg/fundacionvinculos/about/?ref=page_internal
Rescatando vidas humanas y su esencia
5642 2227 589
rescatandovidashumanas@gmail.com
http://rescatandovidashumanas.blogspot.com
MÉXICO
Decide vivir México
Línea gratuita: 066
01(333)1211956
www.decidevivirmexico.com
Auslac México
044 477 400 55 59
http://rescatandovidashumanas.blogspot.com/
Trabajo de Fin De Grado en Periodismo. Julio 2020
Autor: Sonsoles Rivera Pascual.
Dirección de Correo: s.s.s.son@hotmail.com
ORCID: https://orcid.org/0000-0002-1436-9250
Tutor: Salvador Gómez García

